Depuis quelques mois, un sigle de cinq lettres fait trembler le monde de la médecine métabolique : GLP-1. Derrière cet acronyme se cache une classe de médicaments qui bouleverse la prise en charge du diabète de type 2 et de l’obésité. Mais comment fonctionne réellement un médicament GLP-1 ? Pourquoi suscite-t-il autant d’engouement — et autant de questions ? Cet article fait le point, sans jargon inutile, sur tout ce que vous devez savoir.
Qu’est-ce que le GLP-1, cette hormone que tout le monde s’arrache ?
Une hormone incrétine produite par l’intestin
Le GLP-1, ou Glucagon-Like Peptide-1, n’est pas un médicament à proprement parler. C’est d’abord une hormone incrétine que votre corps fabrique naturellement. Plus précisément, ce sont les cellules L de l’intestin qui la sécrètent chaque fois que vous mangez. Dès que la nourriture arrive dans le tube digestif, ces cellules libèrent cette hormone peptidique dans le sang.
Imaginez un chef d’orchestre invisible. Dès la première bouchée, il lève sa baguette et coordonne tout un ensemble de réactions métaboliques. C’est exactement le rôle du GLP-1 dans l’organisme.
Le rôle naturel du GLP-1 dans l’organisme
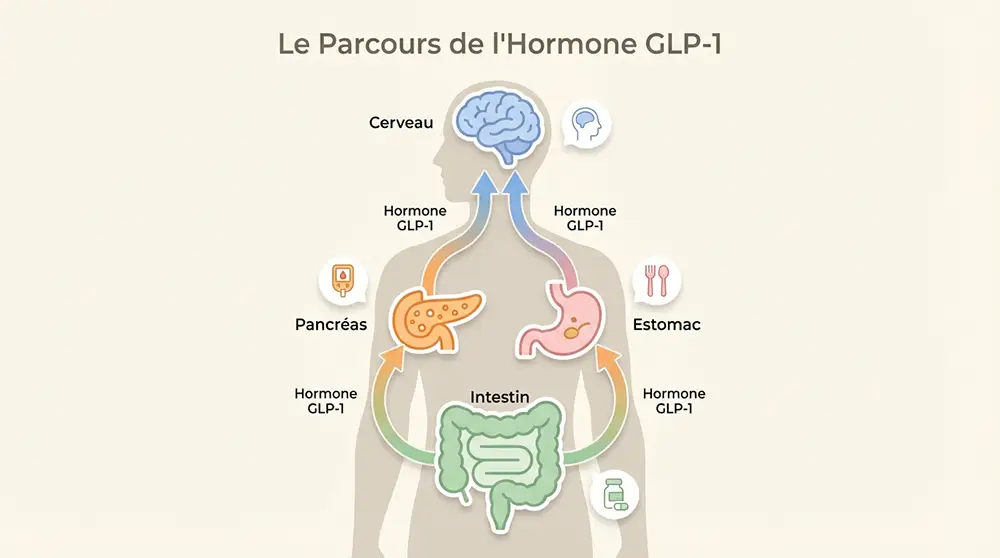
Le peptide-1 de type glucagon agit simultanément sur plusieurs organes. Il stimule d’abord les cellules bêta du pancréas pour augmenter la sécrétion d’insuline — mais uniquement quand la glycémie est élevée. On parle d’action glucose-dépendante, ce qui limite naturellement le risque d’hypoglycémie.
En parallèle, cette hormone freine l’inhibition du glucagon, ralentit la vidange gastrique et envoie un puissant signal de satiété au cerveau. Résultat : vous vous sentez rassasié plus vite, plus longtemps, et vos pics glycémiques après les repas sont considérablement atténués.
Le problème ? Le GLP-1 naturel est détruit en quelques minutes par une enzyme appelée DPP-4 (dipeptidyl peptidase-4). Son effet est donc trop bref pour être thérapeutique. C’est précisément ce défi que les médicaments GLP-1 résolvent.
Comment fonctionnent les médicaments GLP-1 concrètement ?
Imiter la nature pour prolonger l’effet
Les médicaments GLP-1 sont des agonistes des récepteurs du GLP-1. En clair, ce sont des molécules synthétiques conçues pour imiter l’hormone naturelle, mais avec un avantage décisif : elles résistent à la dégradation par l’enzyme DPP-4. Leur durée d’action passe ainsi de quelques minutes à plusieurs heures, voire plusieurs jours.
C’est un peu comme remplacer un message vocal éphémère par un enregistrement permanent. Le signal biologique est le même, mais il dure beaucoup plus longtemps. Cette persistance explique pourquoi une seule injection sous-cutanée par semaine suffit pour certains traitements.
Les quatre mécanismes d’action clés
Chaque médicament GLP-1 agit simultanément sur quatre leviers. Voici comment ces mécanismes s’articulent pour produire des effets thérapeutiques puissants :
- Stimulation de la sécrétion d’insuline — Le médicament pousse les cellules bêta du pancréas à libérer davantage d’insuline après un repas, abaissant ainsi la glycémie de façon ciblée et proportionnelle.
- Inhibition du glucagon — Il réduit en parallèle la production de glucagon, cette hormone qui ordonne au foie de relâcher du sucre dans le sang, évitant ainsi les excès de glucose inutiles.
- Ralentissement de la vidange gastrique — Les aliments restent plus longtemps dans l’estomac, ce qui prolonge la sensation de satiété et lisse l’absorption des nutriments après chaque repas.
- Action sur les centres de l’appétit du cerveau — Le GLP-1 agit directement sur l’hypothalamus pour réduire la sensation de faim et diminuer les envies compulsives de manger.
Ces quatre mécanismes combinés expliquent pourquoi les agonistes des récepteurs du GLP-1 sont à la fois efficaces sur la régulation métabolique de la glycémie et sur la réduction de l’appétit. La fiche de l’OMS sur les analogues du GLP-1 confirme d’ailleurs cette double action.
Quels sont les médicaments GLP-1 disponibles en France ?
Le tableau comparatif des principaux traitements
Plusieurs molécules appartiennent à la famille des agonistes des récepteurs du GLP-1. Elles diffèrent par leur fréquence d’administration, leur dosage, leurs indications et leur prix. Voici un panorama clair des options disponibles en France en 2026 :
| Nom commercial | Molécule | Fréquence | Indication principale | Prix mensuel estimé | Remboursé |
|---|---|---|---|---|---|
| Ozempic | Sémaglutide | 1 injection/semaine | Diabète de type 2 | ~77 € | Oui (30 %) |
| Wegovy | Sémaglutide (2,4 mg) | 1 injection/semaine | Obésité | 170-190 € | Non |
| Mounjaro | Tirzépatide | 1 injection/semaine | Diabète + Obésité | ~275 € | En cours |
| Saxenda | Liraglutide (3 mg) | 1 injection/jour | Obésité | 300-320 € | Non |
| Victoza | Liraglutide | 1 injection/jour | Diabète de type 2 | 80-90 € | Oui (30 %) |
| Trulicity | Dulaglutide | 1 injection/semaine | Diabète de type 2 | 75-85 € | Oui (30 %) |
Sources : Vidal.fr et ANSM — Données actualisées en 2025-2026.
Ozempic, Wegovy, Mounjaro… quelle différence ?
La confusion est fréquente, et elle est compréhensible. Ozempic et Wegovy contiennent la même molécule — le sémaglutide — mais à des dosages et pour des indications différentes. Ozempic cible le diabète de type 2, tandis que Wegovy est spécifiquement autorisé pour l’obésité, à une dose plus élevée (2,4 mg contre 1 mg maximum).
Mounjaro, de son côté, fait figure d’outsider prometteur. Il associe un agoniste GLP-1 à un agoniste GIP, offrant un mécanisme d’action double. Cette particularité lui confère une efficacité supérieure sur la perte de poids, selon les essais cliniques. La Haute Autorité de Santé (HAS) a d’ailleurs rendu un avis favorable à son remboursement en décembre 2025, sous conditions strictes.
Quant au Saxenda et au Victoza, ils reposent tous deux sur le liraglutide, mais diffèrent par la dose et l’indication. L’un cible l’obésité, l’autre le diabète.
Perte de poids et diabète : dans quels cas sont-ils prescrits ?
En cas de diabète de type 2 insuffisamment contrôlé
Historiquement, les médicaments GLP-1 ont été développés pour les patients dont le diabète de type 2 n’était pas suffisamment contrôlé par les mesures hygiéno-diététiques et la metformine seule. Leur capacité à réduire l’HbA1c de 0,8 à 1,5 % en moyenne en fait des alliés puissants dans la régulation métabolique du glucose.
Ils sont utilisés en bithérapie ou en trithérapie, souvent en association avec la metformine, un sulfamide hypoglycémiant ou l’insuline basale. Certaines molécules comme le sémaglutide ont également démontré des bénéfices cardiovasculaires importants, réduisant le risque cardiovasculaire chez les patients diabétiques.
En cas d’obésité avec comorbidités
C’est ici que la révolution s’accélère. Depuis juin 2025, l’ANSM a élargi la prescription des médicaments GLP-1 indiqués dans l’obésité à tout médecin en France. Auparavant, seuls les spécialistes pouvaient initier le traitement.
Les critères actuels pour une prescription dans le cadre de l’obésité sont les suivants :
- IMC supérieur ou égal à 35 kg/m² et âge inférieur à 65 ans, selon les recommandations de l’ANSM
- Prescription uniquement en deuxième intention, après échec d’une prise en charge nutritionnelle bien conduite pendant au moins six mois
- Traitement obligatoirement associé à un régime hypocalorique et à une activité physique régulière
- Intégration dans une prise en charge pluridisciplinaire globale impliquant médecin, diététicien et accompagnement psychologique si nécessaire
La perte de poids progressive obtenue peut atteindre 10 à 15 % du poids corporel initial sur un an avec le sémaglutide, et jusqu’à 20 % avec le tirzépatide. Toutefois, le risque d’effet yoyo à l’arrêt du traitement reste un sujet de préoccupation majeur pour les professionnels de santé.

Quels sont les effets secondaires des médicaments GLP-1 ?
Les effets indésirables fréquents
Aucun médicament n’est anodin, et les agonistes des récepteurs du GLP-1 ne font pas exception. Les troubles gastro-intestinaux dominent largement le tableau des effets secondaires. Ils touchent entre 10 et 50 % des patients, surtout en début de traitement :
- Nausées et vomissements — l’effet indésirable le plus fréquent, souvent transitoire, qui s’atténue grâce à l’escalade de doses progressive
- Diarrhée ou constipation — liées au ralentissement de la vidange gastrique et à la modification du transit intestinal
- Douleurs abdominales et reflux gastro-œsophagien — fréquents mais généralement modérés
- Diminution marquée de l’appétit — un effet attendu et recherché, mais qui peut devenir inconfortable chez certains patients
La bonne nouvelle ? Ces symptômes diminuent presque toujours après les premières semaines. Le protocole d’escalade de doses — on commence par la dose la plus faible avant d’augmenter graduellement — est spécifiquement conçu pour améliorer la tolérance.
Les risques graves à surveiller
Des effets plus sérieux existent, même s’ils restent rares. Le risque de pancréatite aiguë impose une vigilance constante : toute douleur abdominale intense et persistante doit conduire à consulter en urgence. La lithiase biliaire (formation de calculs) est également documentée, probablement liée à la perte de poids rapide.
Parmi les contre-indications absolues, on retrouve les antécédents de cancer médullaire de la thyroïde, la grossesse, le diabète de type 1 et l’hypersensibilité à la molécule. L’ANSM rappelle régulièrement que ces traitements ne doivent jamais être utilisés pour une perte de poids à visée purement esthétique. Le mésusage reste d’ailleurs un sujet de vigilance, puisqu’on estime qu’un tiers des prescriptions pourraient sortir du cadre des indications validées.

Prescription, prix et remboursement en France
Qui peut prescrire un médicament GLP-1 ?
La situation a considérablement évolué en France. Depuis le 23 juin 2025, tout médecin — y compris votre médecin généraliste — peut prescrire les médicaments GLP-1 indiqués dans l’obésité (Wegovy, Saxenda, Mounjaro), aussi bien pour l’initiation que pour le renouvellement. C’est un changement majeur, puisque seuls les endocrinologues et nutritionnistes pouvaient le faire auparavant.
Pour le diabète de type 2, la prescription par tout médecin était déjà possible, mais un nouveau dispositif numérique est en vigueur depuis février 2025. Le médecin doit renseigner un formulaire spécifique pour que le remboursement par l’Assurance Maladie soit accordé. Cette ordonnance doit être accompagnée d’un justificatif à présenter au pharmacien.
Combien ça coûte et est-ce remboursé ?
C’est le point qui freine encore beaucoup de patients. Les médicaments GLP-1 prescrits pour l’obésité ne sont pas remboursés par l’Assurance Maladie en France. Comptez entre 170 € et 320 € par mois selon la molécule choisie — un budget conséquent pour un traitement au long cours.
En revanche, les formulations prescrites pour le diabète de type 2 (Ozempic, Victoza, Trulicity) bénéficient d’un remboursement à 30 %, complété éventuellement par la mutuelle. Le suivi médical régulier — consultations trimestrielles, bilans sanguins incluant l’HbA1c, la créatinine et les enzymes pancréatiques — reste indispensable quelle que soit l’indication.
Pour en savoir plus sur l’encadrement de ces traitements, consultez les informations détaillées sur la prescription des GLP-1 ou la revue clinique publiée sur PubMed Central.

FAQ — Les questions les plus fréquentes sur les médicaments GLP-1
Est-ce que le GLP-1 fait vraiment maigrir ?
Oui. Les essais cliniques montrent une perte de poids de 10 à 15 % en un an avec le sémaglutide, et jusqu’à 20 % avec le tirzépatide. Ces résultats nécessitent toutefois un accompagnement diététique et une activité physique régulière pour être durables.
Peut-on acheter un médicament GLP-1 sans ordonnance ?
Non. Tous les agonistes des récepteurs du GLP-1 sont inscrits sur la liste des substances vénéneuses en France. Leur délivrance exige une prescription médicale obligatoire, que ce soit pour le diabète ou pour l’obésité.
Faut-il prendre un GLP-1 à vie pour ne pas reprendre du poids ?
La reprise de poids à l’arrêt du traitement est fréquente. Les études montrent qu’environ deux tiers du poids perdu est repris dans l’année suivant l’arrêt. D’où l’importance d’une prise en charge pluridisciplinaire intégrant des changements durables de mode de vie.
Le GLP-1 est-il dangereux pour le pancréas ?
Le risque de pancréatite aiguë existe mais reste rare. Il impose une surveillance médicale régulière et une vigilance face à toute douleur abdominale intense. Les antécédents de pancréatite constituent une contre-indication relative à ces traitements.
Quelle est la différence entre Ozempic et Wegovy ?
Même molécule — le sémaglutide — mais des dosages et des indications différents. Ozempic (jusqu’à 1 mg) cible le diabète de type 2 et est remboursé. Wegovy (2,4 mg) est indiqué dans l’obésité mais n’est pas pris en charge par l’Assurance Maladie.
Les médicaments GLP-1 sont-ils remboursés en France ?
Partiellement. Les traitements pour le diabète de type 2 (Ozempic, Victoza, Trulicity) sont remboursés à 30 %. En revanche, ceux prescrits pour l’obésité (Wegovy, Saxenda, Mounjaro) ne le sont pas encore, malgré l’avis favorable de la HAS pour Mounjaro.