Chaque nuit, des millions de Français cessent de respirer sans le savoir. Dix secondes, vingt secondes, parfois plus. Puis l’air revient — dans un souffle bruyant, un sursaut, un micro-éveil invisible. C’est l’apnée du sommeil, un trouble aussi fréquent que sous-diagnostiqué. Mais alors, comment savoir si on fait de l’apnée du sommeil quand on dort précisément au moment où ça se produit ? Voici les signaux d’alerte, les outils de dépistage et les examens qui permettent d’y voir clair.
Qu’est-ce que l’apnée du sommeil exactement ?
Apnée obstructive, centrale et mixte : les trois visages du trouble
L’apnée du sommeil n’est pas un simple ronflement. C’est un arrêt complet ou partiel de la respiration qui survient de manière répétée pendant la nuit. On distingue trois formes principales de ce trouble respiratoire.
L’apnée obstructive est de loin la plus courante. Elle représente environ 90 % des cas. Les voies aériennes supérieures se ferment physiquement sous l’effet du relâchement musculaire, provoquant une obstruction pharyngée. L’air ne passe plus, alors même que l’effort respiratoire persiste. Imaginez un tuyau d’arrosage qu’on écrase avec le pied : la pompe tourne toujours, mais rien ne sort.
L’apnée centrale, plus rare, fonctionne différemment. Le cerveau cesse temporairement d’envoyer l’ordre de respirer aux muscles concernés. Il n’y a pas d’obstruction, mais un dysfonctionnement du signal nerveux. Quant à l’apnée mixte, elle combine les deux mécanismes chez un même patient, souvent au cours d’une même nuit.
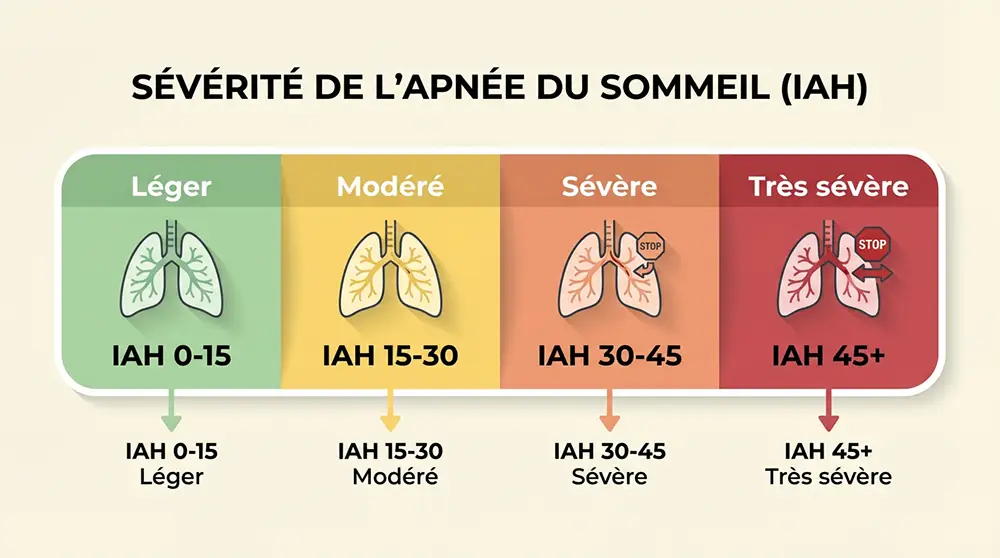
L’IAH, le chiffre qui mesure la gravité
Pour quantifier la sévérité du trouble, les médecins utilisent l’index d’apnées-hypopnées (IAH). Ce chiffre correspond au nombre total d’apnées et d’hypopnées enregistrées par heure de sommeil. Une hypopnée désigne une réduction partielle du flux d’air — pas un arrêt complet, mais une diminution suffisante pour provoquer une baisse d’oxygène dans le sang.
| IAH (événements/heure) | Sévérité | Signification clinique |
|---|---|---|
| Moins de 5 | Normal | Pas de syndrome d’apnée du sommeil |
| 5 à 15 | Léger | Apnée du sommeil légère, surveillance recommandée |
| 16 à 30 | Modéré | Traitement généralement nécessaire |
| Plus de 30 | Sévère | Prise en charge urgente, risques cardiovasculaires élevés |
Source : Ameli.fr – Symptômes, diagnostic et évolution de l’apnée du sommeil
On parle de syndrome d’apnées obstructives du sommeil (SAOS) dès que l’IAH dépasse 5, associé à des symptômes cliniques. Ce seuil peut sembler bas, mais cinq interruptions par heure suffisent à fragmenter le sommeil et à générer une hypoxie intermittente nocturne aux conséquences réelles sur la santé.
Les symptômes nocturnes qui doivent vous alerter
Ronflements, pauses respiratoires et sommeil agité
Le premier indice — et souvent le plus bruyant — reste le ronflement. Pas un petit souffle discret : un ronflement sévère, irrégulier, parfois explosif. L’Inserm précise que les ronflements sont présents dans 95 % des cas de SAOS. Ce sont souvent les conjoints qui tirent la sonnette d’alarme, décrivant des pauses respiratoires nocturnes suivies de reprises bruyantes, comme si la personne s’étouffait.
Un sommeil agité complète le tableau. Les draps sont défaits au matin, les oreillers ont voyagé. Le corps réagit instinctivement aux micro-éveils répétés en changeant constamment de position. On bouge beaucoup, mais on récupère très peu.
Sueurs nocturnes, nycturie et sensation d’étouffement
D’autres signes nocturnes passent souvent inaperçus. Les sueurs nocturnes abondantes résultent de l’effort respiratoire inconscient que fournit l’organisme. La nycturie — le besoin de se lever plusieurs fois pour uriner — touche de nombreux patients apnéiques, car les micro-éveils répétés stimulent la production d’urine.
Plus alarmant encore : la sensation d’étouffement nocturne. Certaines personnes se réveillent en sursaut, le souffle coupé, avec une impression de suffocation. Si ce phénomène se répète, il constitue un signal d’alarme majeur qui justifie une consultation rapide.
Les signes visibles en journée
Fatigue chronique et somnolence diurne excessive
C’est le paradoxe de l’apnée du sommeil : on dort toute la nuit, pourtant on se réveille épuisé. Le sommeil non réparateur est la conséquence directe des dizaines, voire des centaines de micro-éveils qui fragmentent les cycles du sommeil sans qu’on en ait conscience. Le sommeil profond, celui qui régénère, n’est jamais atteint correctement.
En journée, cette dette de sommeil se traduit par une somnolence diurne excessive : piquer du nez en réunion, lutter pour garder les yeux ouverts au volant ou encore somnoler devant la télévision dès 20 heures. Cette somnolence n’est pas de la paresse — c’est un symptôme médical qui multiplie par deux à sept le risque d’accident de la route, selon la Haute Autorité de Santé.
Maux de tête, irritabilité et troubles de la concentration
Les maux de tête matinaux touchent environ un tiers des patients apnéiques. Ils résultent de l’hypoxie intermittente nocturne — ces chutes répétées du taux d’oxygène dans le sang. La bouche sèche au réveil s’y ajoute fréquemment, conséquence de la respiration buccale forcée pendant les épisodes d’obstruction.
Au-delà de la fatigue physique, l’apnée du sommeil altère les fonctions cognitives. Les troubles de la concentration et les troubles de la mémoire s’installent progressivement. L’irritabilité devient quotidienne. Certains patients développent une véritable dépression sans jamais soupçonner que le problème vient de leurs nuits. La baisse de la libido est également documentée, tant chez les hommes que chez les femmes.

Comment savoir si on fait de l’apnée du sommeil quand on dort seul ?
Les questionnaires d’auto-évaluation (Epworth et STOP-BANG)
Pas de conjoint pour signaler vos ronflements ? Ce n’est pas un obstacle. Deux questionnaires validés scientifiquement permettent d’évaluer soi-même son risque de SAOS.
L’échelle de somnolence d’Epworth mesure votre propension à vous endormir dans huit situations de la vie courante. Un score supérieur à 10 sur 24 suggère une somnolence anormale. C’est un premier filtre efficace, disponible gratuitement en ligne sur le site de l’Institut National du Sommeil et de la Vigilance.
Le questionnaire STOP-BANG, quant à lui, est encore plus ciblé. Huit questions simples portant sur le ronflement, la fatigue, les pauses respiratoires observées, la pression artérielle, l’IMC, l’âge, le tour de cou et le sexe. Un score de 3 ou plus indique un risque élevé d’apnée obstructive. Avec une sensibilité de 90 %, c’est l’un des outils de dépistage les plus fiables au monde.
Applications smartphone et enregistrement à domicile
La technologie offre désormais des solutions complémentaires. Plusieurs applications smartphone permettent d’enregistrer vos bruits nocturnes — ronflements, pauses, reprises respiratoires. Elles ne remplacent pas un examen médical, mais elles fournissent des indices précieux, surtout quand on vit seul.
Des solutions comme SnoreLab ou Sleep Cycle analysent l’intensité et la fréquence de vos ronflements au fil de la nuit. Certaines détectent même les épisodes de silence prolongé suivis de reprises brutales — un schéma typique de l’apnée du sommeil. Ces enregistrements constituent d’ailleurs un support utile à présenter lors d’une consultation médicale.

Quels examens pour confirmer le diagnostic ?
La polygraphie ventilatoire en première intention
Si les symptômes ou les questionnaires orientent vers un trouble respiratoire du sommeil, le médecin du sommeil ou le pneumologue prescrira un test du sommeil. En première intention, c’est généralement la polygraphie ventilatoire qui est proposée.
Cet examen s’effectue le plus souvent à domicile, dans votre propre lit. On installe avant le coucher plusieurs capteurs : une canule nasale pour mesurer le flux d’air, des sangles thoraciques et abdominales pour les mouvements respiratoires, et un oxymètre au bout du doigt pour surveiller le taux d’oxygène. L’appareil enregistre toute la nuit, puis le médecin analyse les données le lendemain.
La polygraphie ventilatoire détecte les apnées et les hypopnées, mais elle ne mesure pas directement les phases du sommeil. C’est pourquoi, en cas de résultat négatif malgré des symptômes persistants, un examen plus complet est nécessaire.
La polysomnographie, l’examen le plus complet
La polysomnographie (PSG) est le gold standard du diagnostic. Elle se réalise dans un laboratoire du sommeil, à l’hôpital ou en clinique spécialisée. En plus des paramètres respiratoires, elle enregistre l’activité cérébrale (EEG), les mouvements oculaires, le rythme cardiaque et l’activité musculaire.
L’enregistrement du sommeil dure au minimum six heures. Il permet de calculer précisément l’IAH, d’identifier le type d’apnée (obstructive, centrale ou mixte), de mesurer l’importance des micro-éveils, et de détecter d’éventuels troubles associés comme le syndrome des jambes sans repos. C’est l’examen de référence recommandé par la HAS en cas de doute persistant.
Les facteurs de risque à connaître
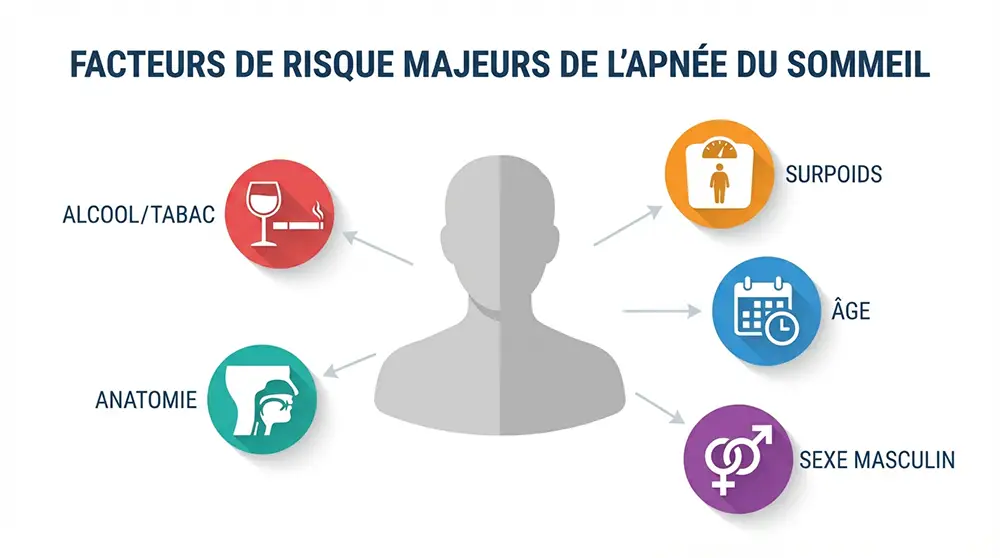
Certaines personnes sont plus exposées que d’autres au syndrome d’apnées obstructives du sommeil. L’Inserm identifie plusieurs facteurs de risque bien documentés :
- Le surpoids et l’obésité — c’est le facteur numéro un. L’excès de tissu adipeux autour du cou et du pharynx rétrécit les voies aériennes. On estime que 58 % des cas modérés à sévères sont liés à l’obésité.
- L’âge — le risque augmente nettement après 50 ans, en raison de la perte progressive de tonus musculaire des voies aériennes supérieures.
- Le sexe masculin — les hommes sont deux à trois fois plus touchés que les femmes avant la ménopause. L’écart se réduit ensuite.
- L’anatomie des voies aériennes — des amygdales volumineuses, une mâchoire reculée (rétrognathie), un palais étroit ou un tour de cou élevé (supérieur à 43 cm chez l’homme) augmentent le risque.
- Les habitudes de vie — la consommation d’alcool le soir, le tabagisme et certains sédatifs relâchent les muscles pharyngés. La position dorsale (dormir sur le dos) aggrave également les épisodes d’obstruction.
Le cumul de plusieurs de ces facteurs multiplie considérablement le risque. Si vous vous reconnaissez dans trois critères ou plus, un dépistage s’impose.
Que faire si on souffre d’apnée du sommeil ?
Les traitements de référence (PPC et orthèse mandibulaire)
Une fois le diagnostic posé, la prise en charge dépend de la gravité du syndrome. Pour les formes modérées à sévères, le traitement de référence est la pression positive continue (PPC), aussi appelée CPAP. Un petit appareil insuffle de l’air sous pression via un masque nasal ou facial, maintenant les voies aériennes supérieures ouvertes tout au long de la nuit. C’est le traitement le plus efficace, remboursé par l’Assurance Maladie sous conditions.
Pour les formes légères à modérées, ou en cas d’intolérance à la PPC, l’orthèse d’avancée mandibulaire (OAM) constitue une alternative reconnue. Ce dispositif dentaire avance légèrement la mâchoire inférieure pendant le sommeil, libérant l’espace pharyngé. Elle nécessite un suivi dentaire régulier pour limiter les effets secondaires comme les douleurs à la mâchoire ou les déplacements dentaires.
Les mesures hygiéno-diététiques complémentaires
Aucun traitement ne fonctionne pleinement sans un changement d’habitudes de vie. Les médecins recommandent systématiquement un ensemble de mesures complémentaires :
- La perte de poids — même une réduction de 10 % du poids corporel peut diminuer significativement l’IAH et améliorer les symptômes, parfois de façon spectaculaire.
- Dormir sur le côté — adopter une position latérale de sommeil réduit les épisodes d’obstruction chez de nombreux patients. Des dispositifs anti-position dorsale existent pour aider à maintenir cette posture.
- L’hygiène du sommeil — horaires réguliers, chambre fraîche, limitation des écrans avant le coucher. Des fondamentaux trop souvent négligés.
- Arrêt de l’alcool le soir et du tabac — l’alcool relâche les muscles pharyngés, le tabagisme provoque une inflammation des voies respiratoires. Les deux aggravent les apnées.
- Un suivi médical régulier — le SAOS est une maladie chronique. Des consultations de contrôle permettent d’ajuster le traitement et de prévenir les complications à long terme comme l’hypertension artérielle, le risque cardiovasculaire, l’AVC ou le diabète de type 2.
Dans les cas d’obésité sévère associée à un SAOS résistant, la chirurgie bariatrique peut être envisagée. Elle entraîne souvent une amélioration spectaculaire, voire la disparition du trouble respiratoire, grâce à la perte de poids massive qu’elle induit.
Pour approfondir les options thérapeutiques, consultez la fiche traitement de l’apnée du sommeil sur Ameli.fr ou le dossier complet du Vidal.

FAQ — Apnée du sommeil, les réponses à vos questions
L’apnée du sommeil peut-elle disparaître toute seule ?
Rarement. Le SAOS est un trouble chronique dans la majorité des cas. Cependant, une perte de poids significative, un changement de position de sommeil ou le traitement d’une cause anatomique identifiable peuvent parfois faire disparaître les symptômes durablement.
À quel médecin s’adresser en cas de suspicion d’apnée ?
Commencez par votre médecin traitant. Il pourra vous orienter vers un pneumologue, un médecin du sommeil ou un ORL selon votre situation. Ces spécialistes prescriront les examens de dépistage adaptés comme la polygraphie ou la polysomnographie.
Est-ce que toutes les personnes qui ronflent font de l’apnée ?
Non. Le ronflement simple, sans pause respiratoire ni somnolence diurne, est bénin et très fréquent. En revanche, un ronflement sévère et irrégulier, associé à une fatigue inexpliquée, justifie toujours un bilan pour écarter une apnée du sommeil.
Le test de sommeil à domicile est-il fiable ?
La polygraphie ventilatoire à domicile est fiable pour détecter les formes modérées à sévères d’apnée obstructive. Toutefois, un résultat normal n’exclut pas formellement le diagnostic. En cas de doute persistant, une polysomnographie en laboratoire reste indispensable.
L’apnée du sommeil est-elle dangereuse pour le cœur ?
Oui, particulièrement à un stade sévère. L’hypoxie intermittente et les micro-éveils répétés augmentent le risque d’hypertension artérielle, de troubles du rythme cardiaque, d’AVC et de mort subite cardiaque. Le risque cardiovasculaire est au moins triplé sans traitement.
Combien coûte un test de dépistage de l’apnée du sommeil ?
En France, une polygraphie ventilatoire coûte entre 220 € et 490 € selon les structures. L’examen est largement pris en charge par l’Assurance Maladie sur prescription médicale, le reste à charge étant couvert par la complémentaire santé dans la plupart des cas.