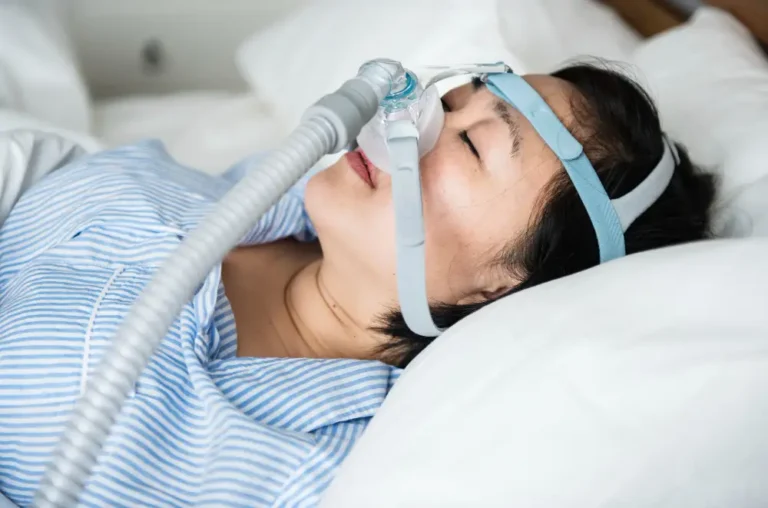
1. Choisir le bon masque pour l’apnée du sommeil
a. Types de masques disponibles
Le traitement de l’apnée du sommeil par pression positive continue (PPC) nécessite l’utilisation d’un masque adapté aux besoins spécifiques du patient. Plusieurs types de masques sont disponibles sur le marché, chacun présentant des avantages et des inconvénients selon la morphologie et les habitudes de sommeil de l’utilisateur.
Masques nasaux : Ces masques couvrent uniquement le nez et sont parmi les plus populaires. Ils sont généralement légers, offrent un bon champ de vision et conviennent aux patients qui respirent principalement par le nez durant la nuit. Des modèles comme le Philips Dreamwear nasal ont révolutionné cette catégorie avec leur tuyau placé au sommet de la tête, permettant une plus grande liberté de mouvement.
Masques naso-buccaux (faciaux) : Couvrant à la fois le nez et la bouche, ces masques sont recommandés pour les patients qui respirent par la bouche pendant leur sommeil ou souffrent de congestion nasale. Bien que plus volumineux, ils assurent une distribution efficace de l’air sous pression même en cas de respiration buccale.
Masques à coussinet nasal : Ces dispositifs plus discrets utilisent de petits embouts qui s’insèrent directement dans les narines. Ils offrent un contact minimal avec le visage et sont particulièrement appréciés par les claustrophobes ou ceux qui portent des lunettes avant de dormir.
Masques faciaux complets : Couvrant l’ensemble du visage, du front au menton, ces masques sont adaptés aux patients nécessitant des pressions élevées ou ayant des difficultés avec les autres types de masques.
b. Critères de sélection selon les besoins individuels
Choisir le meilleur masque d’apnée du sommeil dépend de nombreux facteurs individuels qu’il convient d’évaluer attentivement :
Mode de respiration : Les respirateurs nasaux privilégieront un masque nasal ou à coussinet, tandis que les respirateurs buccaux auront besoin d’un masque facial ou naso-buccal.
Position de sommeil : Les dormeurs latéraux peuvent préférer un masque à coussinets ou un modèle comme le Dreamwear qui minimise les points de pression. Les dormeurs sur le dos ont généralement plus de flexibilité dans leur choix.
Niveau de pression prescrit : Les pressions élevées peuvent nécessiter un masque offrant une meilleure étanchéité, comme certains modèles faciaux.
Claustrophobie : Les patients sensibles à la sensation d’étouffement se sentiront plus à l’aise avec des masques minimalistes ou des coussinets nasaux.
Morphologie faciale : La forme du visage, la présence de barbe, ou des caractéristiques comme un nez proéminent influencent le choix du masque et de la taille du coussinet.
c. Importance du confort et de l’ajustement
Le confort est crucial pour l’observance du traitement à long terme. Un masque inconfortable sera rapidement abandonné, compromettant ainsi l’efficacité thérapeutique. Pour un ajustement optimal :
Taille appropriée : La plupart des fabricants proposent plusieurs tailles de masques et de coussinets. Certains fournissent même des gabarits de mesure pour déterminer la taille idéale.
Système de sangles ajustable : Les harnais doivent maintenir fermement le masque sans exercer de pression excessive. Un bon support crânien distribue uniformément la tension.
Compatibilité avec l’oreiller : Certains masques sont spécifiquement conçus pour minimiser les interférences avec l’oreiller, un facteur important pour les dormeurs latéraux.
Matériaux de qualité : Les coussinets en silicone médical offrent généralement un bon équilibre entre confort et durabilité, tout en minimisant les risques d’irritation cutanée.
Un ajustement adéquat prévient non seulement l’inconfort mais aussi les fuites d’air qui compromettraient l’efficacité du traitement et pourraient perturber le sommeil du patient ou de son partenaire.
2. Optimiser le traitement avec un appareil CPAP
a. Fonctionnement d’un appareil CPAP
L’appareil CPAP (Continuous Positive Airway Pressure) constitue le cœur du traitement contre l’apnée du sommeil. Son principe de fonctionnement repose sur la génération d’un flux d’air continu à pression positive qui maintient les voies respiratoires ouvertes pendant le sommeil.
La machine CPAP aspire l’air ambiant, le filtre, puis le pressurise avant de l’envoyer via un tuyau flexible jusqu’au masque. Cette pression positive empêche le collapsus des tissus mous de la gorge, phénomène responsable des apnées obstructives.
Les appareils modernes, comme certains modèles Philips, intègrent diverses fonctionnalités avancées :
- Humidificateur chauffant pour prévenir la sécheresse des voies respiratoires
- Rampe de pression progressive en début de séance
- Détection automatique des événements respiratoires
- Ajustement dynamique de la pression en fonction des besoins
- Enregistrement des données d’utilisation pour le suivi médical

b. Réglages et ajustements nécessaires pour une utilisation efficace
Pour optimiser l’efficacité thérapeutique, plusieurs paramètres doivent être correctement configurés :
Niveau de pression : Exprimé en centimètres d’eau (cmH₂O), ce paramètre fondamental est prescrit par le médecin spécialiste du sommeil, généralement entre 4 et 20 cmH₂O selon la sévérité de l’apnée.
Fonction rampe : Cette fonctionnalité permet de commencer la séance avec une pression plus faible qui augmente progressivement jusqu’au niveau prescrit, facilitant l’endormissement.
Humidification : Le niveau d’humidification doit être ajusté selon le climat, la saison et la sensibilité individuelle pour prévenir la sécheresse nasale sans provoquer de condensation dans le tuyau.
Alarmes et alertes : Personnaliser les notifications selon les besoins du patient (fuites importantes, masque détaché, etc.).
Ces réglages peuvent nécessiter une période d’adaptation et plusieurs ajustements pour atteindre un équilibre optimal entre efficacité thérapeutique et confort d’utilisation.
c. Éviter les fuites et assurer une bonne respiration
Les fuites d’air constituent l’un des principaux obstacles à l’efficacité du traitement par CPAP. Une fuite contrôlée est souvent intégrée au design du masque pour l’évacuation du CO₂, mais les fuites non intentionnelles peuvent compromettre la thérapie.
Causes fréquentes de fuites :
- Masque mal ajusté ou de taille inappropriée
- Usure du coussinet
- Position de sommeil qui déplace le masque
- Pression d’air trop élevée pour le type de masque utilisé
- Sangles trop serrées ou trop lâches
Solutions pour minimiser les fuites :
- Vérifier l’ajustement du masque en position couchée
- Remplacer régulièrement les coussinets usés
- Utiliser un oreiller CPAP spécifiquement conçu pour accommoder le masque
- Considérer l’utilisation d’un protège-menton pour les respirateurs buccaux
- S’assurer que le tuyau est correctement positionné pour éviter toute traction sur le masque
Un bon équilibre doit être trouvé : un masque trop serré peut causer des irritations tandis qu’un masque trop lâche entraînera des fuites. La plupart des appareils modernes peuvent compenser des fuites modérées, mais au-delà d’un certain seuil (généralement 24-30 litres par minute), l’efficacité thérapeutique est compromise.
3. Gérer les symptômes et les irritations liées au masque
a. Identifier les causes d’irritation
L’utilisation régulière d’un masque CPAP peut entraîner divers inconforts qu’il est important d’identifier pour y remédier efficacement :
Irritations cutanées : Rougeurs, éruptions ou marques de pression sur le visage peuvent résulter du contact prolongé avec le masque, particulièrement si les sangles sont trop serrées ou si le patient est sensible aux matériaux du coussinet.
Sécheresse nasale ou buccale : Un flux d’air insuffisamment humidifié peut dessécher les muqueuses, causant inconfort et congestion.
Aérophagie : L’ingestion d’air peut provoquer des ballonnements et des gaz, particulièrement si la pression est trop élevée ou si le patient avale fréquemment pendant son sommeil.
Claustrophobie : La sensation d’étouffement peut survenir, surtout avec les masques faciaux complets, et s’avère parfois difficile à surmonter.
Bruit : Certains patients sont sensibles au bruit généré par l’appareil ou par les fuites d’air, ce qui peut perturber leur sommeil ou celui de leur partenaire.
b. Techniques pour améliorer l’expérience utilisateur
Face aux difficultés courantes, diverses stratégies peuvent être mises en œuvre :
Pour les irritations cutanées :
- Utiliser des coussinets en tissu ou des protections cutanées spécifiques
- Appliquer une fine couche de crème hydratante non grasse en journée (jamais juste avant l’utilisation)
- Envisager des masques avec coussinets en gel ou en mousse
- Alterner entre différents types de masques pour varier les points de pression
Pour la sécheresse des voies respiratoires :
- Optimiser les réglages de l’humidificateur
- Utiliser un tuyau chauffant pour éviter la condensation
- Considérer des sprays nasaux salins avant l’utilisation
- Bien s’hydrater pendant la journée
Pour l’adaptation psychologique :
- Commencer par utiliser le masque pendant de courtes périodes en journée
- Pratiquer des exercices de relaxation avant de mettre le masque
- Essayer différents styles de masques, en privilégiant les moins enveloppants pour les patients claustrophobes
Le succès du traitement repose souvent sur une approche progressive d’adaptation, avec un pourcentage significativement plus élevé d’observance chez les patients qui persévèrent pendant les premières semaines malgré les difficultés initiales.
c. Conseils pour maintenir une bonne hygiène du masque
L’entretien rigoureux du masque est essentiel pour optimiser le confort, prolonger sa durée de vie et prévenir les problèmes de santé liés à l’accumulation de germes :
Nettoyage quotidien :
- Nettoyer le coussinet chaque matin avec de l’eau tiède et un savon doux
- Rincer abondamment et laisser sécher à l’air libre, hors lumière directe
- Essuyer délicatement le harnais et les sangles avec un chiffon humide
Nettoyage hebdomadaire approfondi :
- Démonter entièrement le masque
- Nettoyer toutes les composantes (sauf les sangles en tissu) en les laissant tremper 30 minutes dans une solution d’eau et de vinaigre blanc (1:3)
- Rincer abondamment et laisser sécher complètement
Remplacement des composants :
- Le coussinet devrait être remplacé tous les 1-3 mois
- Le harnais et les sangles tous les 3-6 mois
- Le masque complet généralement tous les 6-12 mois
Précautions supplémentaires :
- Éviter les produits contenant de l’alcool, du chlore ou des parfums
- Ne jamais utiliser de sèche-cheveux pour accélérer le séchage
- Stocker le masque propre dans un environnement sec et à l’abri de la poussière
Une hygiène rigoureuse prévient non seulement les infections respiratoires mais améliore également le confort en éliminant les résidus de sébum qui peuvent compromettre l’étanchéité du masque.
4. Consulter un professionnel pour un suivi personnalisé
a. Importance des consultations régulières
Le succès à long terme du traitement par CPAP nécessite un suivi médical régulier. Ces consultations permettent :
L’évaluation continue de l’efficacité : Le médecin peut analyser les données enregistrées par l’appareil (indice d’apnées-hypopnées résiduel, fuites, observance) pour vérifier que le traitement atteint ses objectifs thérapeutiques.
L’ajustement des paramètres : En fonction des symptômes persistants ou des difficultés rapportées, la pression peut être modifiée ou le mode de ventilation adapté (CPAP fixe, auto-CPAP, BiPAP).
La résolution des problèmes techniques : Un professionnel peut identifier et résoudre les problèmes liés à l’équipement qui ne seraient pas évidents pour le patient.
Le renouvellement du matériel : Les consultations permettent de planifier le remplacement des composants usés et de s’assurer que la prise en charge par l’assurance maladie est maintenue.
La fréquence recommandée des visites varie généralement d’une fois par trimestre pendant la période d’adaptation à une ou deux fois par an pour un traitement bien établi.
b. Évaluer l’efficacité du traitement
L’efficacité du traitement par CPAP s’évalue à travers plusieurs indicateurs objectifs et subjectifs :
Données objectives :
- Réduction de l’index d’apnées-hypopnées (IAH) en dessous de 5 événements par heure
- Normalisation de la saturation en oxygène pendant le sommeil
- Diminution des micro-éveils liés aux événements respiratoires
- Temps d’utilisation (idéalement >4 heures par nuit pendant >70% des nuits)
Amélioration clinique :
- Réduction de la somnolence diurne (évaluée par l’échelle d’Epworth)
- Amélioration de la qualité du sommeil et de la vigilance diurne
- Diminution des symptômes associés (maux de tête matinaux, nycturie, etc.)
- Impact positif sur les comorbidités (hypertension, troubles métaboliques)
Le médecin peut proposer des examens complémentaires pour confirmer l’efficacité thérapeutique, comme une polygraphie ou polysomnographie de contrôle sous traitement.
c. Adapter le masque et le traitement en fonction des évolutions des besoins
Les besoins thérapeutiques d’un patient peuvent évoluer au fil du temps, nécessitant des ajustements :
Changements physiologiques :
- Modification du poids corporel pouvant influencer la sévérité de l’apnée
- Vieillissement modifiant la structure des voies respiratoires
- Évolutions des comorbidités (allergies, problèmes ORL)
Évolution des préférences :
- Passage à un masque moins encombrant après la période d’adaptation
- Besoin de fonctionnalités supplémentaires (humidificateur, rampe)
- Adaptation aux changements de style de vie (voyages fréquents nécessitant un appareil plus compact)
Avancées technologiques :
- Nouveaux modèles de masques offrant un meilleur confort
- Appareils plus silencieux ou avec des fonctionnalités améliorées
- Solutions intégrées de télésurveillance permettant un suivi à distance
Le dialogue continu avec les professionnels de santé permet d’optimiser le traitement en fonction de ces évolutions. De nombreux prestataires proposent également des essais de nouveaux modèles de masques pour s’assurer que le patient bénéficie toujours de la solution la mieux adaptée à ses besoins spécifiques.
Conclusion
Choisir le meilleur masque d’apnée du sommeil constitue une étape cruciale pour garantir l’efficacité du traitement par PPC. Ce choix doit être personnalisé en fonction de multiples facteurs incluant la morphologie faciale, les habitudes de sommeil et les préférences individuelles du patient.
L’adaptation au traitement représente souvent un défi initial, mais avec un masque approprié, des ajustements adéquats et un suivi médical régulier, la grande majorité des patients parvient à une utilisation confortable et efficace. Les bénéfices sur la santé, la qualité du sommeil et le bien-être général justifient amplement les efforts d’adaptation.
La technologie dans ce domaine évolue rapidement, offrant des solutions toujours plus confortables et efficaces. Rester informé des nouveautés et maintenir un dialogue ouvert avec les professionnels de santé permet d’optimiser continuellement le traitement pour une meilleure qualité de vie.