La réponse directe est non, dans la grande majorité des cas. La maladie d’Hashimoto ne constitue pas une condamnation à mort lorsqu’elle est diagnostiquée et traitée correctement. Pourtant, cette pathologie auto-immune soulève des questions légitimes sur les risques réels qu’elle fait peser à long terme. Certaines complications, rares mais graves, méritent une attention particulière. Comprendre ce qui menace réellement la vie d’un patient atteint de cette thyroïdite chronique permet d’adopter les bons réflexes et d’éviter les situations dangereuses.
Ce qu’est réellement la maladie d’Hashimoto
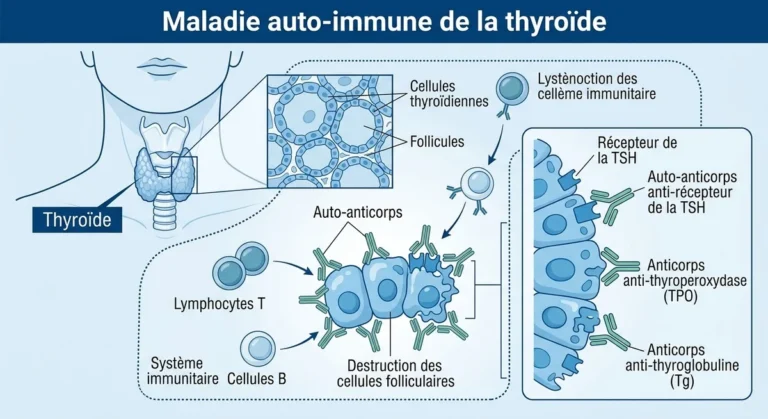
La maladie d’Hashimoto, aussi appelée thyroïdite chronique lymphocytaire, est une affection auto-immune de la glande thyroïde. Le système immunitaire produit des auto-anticorps, notamment les anticorps anti-TPO (anti-thyroperoxydase), qui s’attaquent aux cellules thyroïdiennes saines. Cette destruction progressive entraîne une inflammation chronique, puis une réduction de la production d’hormones thyroïdiennes T3 et T4.
Cette maladie représente la première cause d’hypothyroïdie dans les pays à apports iodés suffisants. Elle touche environ 2 % de la population française, avec une très nette prédominance féminine : entre 8 et 20 femmes sont atteintes pour un seul homme. Le pic de fréquence se situe autour de 40 ans, mais la pathologie peut survenir à tout âge, y compris chez l’enfant.
La maladie d’Hashimoto figure parmi les premières maladies auto-immunes reconnues en médecine, décrite dès 1912 par le médecin japonais Hakaru Hashimoto. Elle est souvent associée à d’autres pathologies auto-immunes : diabète de type 1, maladie cœliaque, vitiligo, polyarthrite rhumatoïde ou lupus érythémateux.
Les symptômes de l’hypothyroïdie liée à la maladie d’Hashimoto

L’hypothyroïdie liée à Hashimoto s’installe de manière insidieuse. Les premiers signes passent fréquemment inaperçus pendant des mois, voire des années. Progressivement, les cellules thyroïdiennes s’épuisent et la production hormonale chute. Voici les principaux symptômes observés :
- Fatigue persistante et asthénie inexpliquées malgré le repos
- Prise de poids sans modification du régime alimentaire
- Frilosité excessive et intolérance au froid
- Peau sèche, cheveux et ongles cassants, chute de cheveux
- Constipation, troubles du transit intestinal
- Dépression, troubles de l’humeur et de la concentration
- Ralentissement du rythme cardiaque (bradycardie)
- Douleurs articulaires et musculaires diffuses
- Goitre possible : gonflement de la thyroïde à la base du cou
Certains patients traversent également une phase transitoire d’hyperthyroïdie au début de la maladie, appelée hashitoxicose, avant que l’hypothyroïdie ne s’installe définitivement. Ces troubles hormonaux perturbent le métabolisme de nombreuses fonctions : régulation thermique, activité cardiaque, tension artérielle et production d’énergie.
Peut-on réellement mourir de la maladie d’Hashimoto ?
La maladie d’Hashimoto n’est pas mortelle en elle-même. Ce n’est pas l’attaque auto-immune qui met directement la vie en danger. Le risque réel provient de sa conséquence principale : l’hypothyroïdie profonde non traitée. Si le déficit en hormones thyroïdiennes n’est pas compensé par un traitement adapté, l’organisme ralentit progressivement ses fonctions vitales. C’est cette cascade, et non la maladie auto-immune elle-même, qui peut conduire à des situations graves.
Des études de cohorte suivant des patients sur vingt ans n’ont pas observé d’augmentation significative de la mortalité par rapport à la population générale chez les personnes traitées pour une thyroïdite d’Hashimoto. L’espérance de vie d’un patient diagnostiqué et correctement suivi reste identique à celle de la population générale.
Le coma myxœdémateux : la complication la plus redoutée de la maladie d’Hashimoto
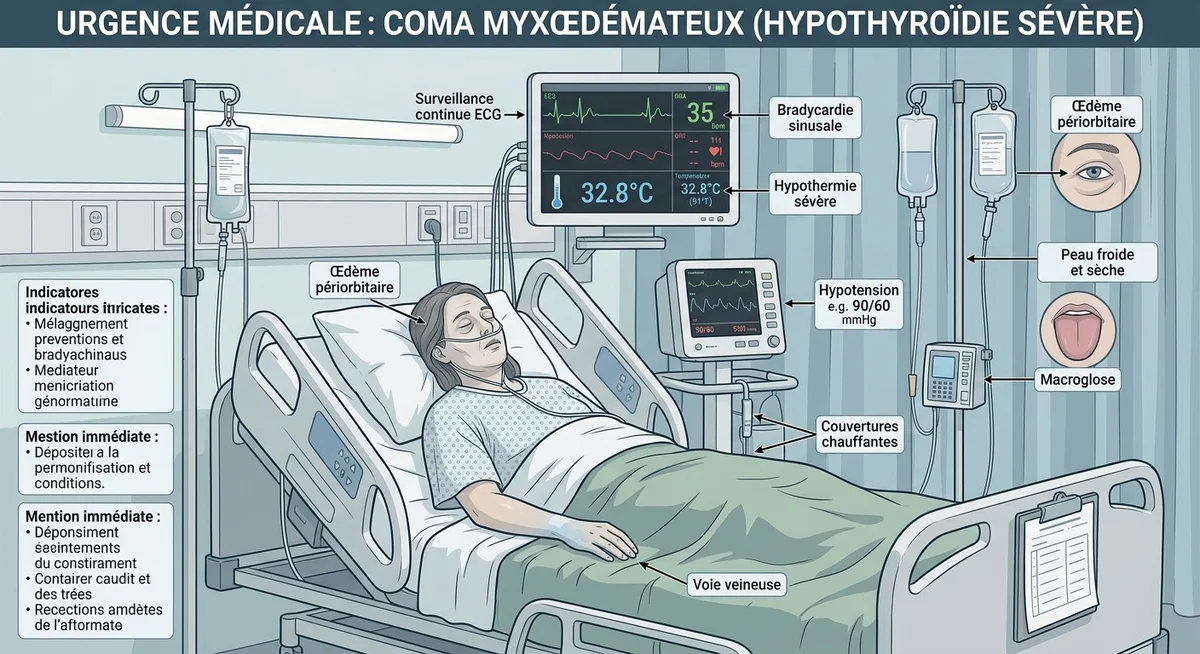
Le coma myxœdémateux représente la complication la plus sévère d’une hypothyroïdie profonde et totalement négligée. Cette urgence médicale absolue survient après des années d’hypothyroïdie non diagnostiquée ou non prise en charge. Elle concerne surtout les personnes âgées chez qui la maladie d’Hashimoto a évolué silencieusement.
Le déclenchement survient le plus souvent lors d’un facteur aggravant : infection grave, exposition intense au froid, choc émotionnel ou traumatisme. Les signes d’alerte incluent une confusion mentale sévère, une somnolence profonde, une hypothermie franche et un ralentissement critique du rythme cardiaque. Sans intervention médicale rapide, ce tableau engage le pronostic vital.
Il est capital de souligner sa rareté extrême chez les patients diagnostiqués et correctement suivis. Cette complication ne se développe que dans un contexte très particulier : une hypothyroïdie ancienne, profonde et totalement abandonnée pendant de nombreuses années. Pour un patient qui prend son traitement régulièrement, ce risque est quasi inexistant.
Autres complications graves : risques cardiovasculaires et lymphome thyroïdien
En dehors du coma myxœdémateux, une hypothyroïdie non équilibrée expose à des risques indirects mais documentés :
- Risque cardiovasculaire accru : élévation du cholestérol LDL, athérosclérose, insuffisance cardiaque, troubles du rythme
- Complications obstétricales : chez la femme enceinte, une hypothyroïdie non contrôlée augmente les risques de fausse couche, de prématurité et de troubles du développement fœtal
- Lymphome thyroïdien : complication maligne exceptionnelle, qui complique moins de 1 % des thyroïdites auto-immunes, mais qui justifie une surveillance échographique régulière
- Encéphalopathie de Hashimoto : complication neurologique rare, se manifestant par des convulsions ou des troubles cognitifs, corticosensible
Les patients présentant simultanément d’autres maladies auto-immunes peuvent connaître un pronostic moins favorable, en raison des interactions entre pathologies. Un suivi endocrinologique attentif reste donc indispensable, notamment chez les patients à profil à risque multiple.
Pour comprendre l’impact des pathologies chroniques sur la qualité de vie et les stratégies d’accompagnement au quotidien, la consultation d’un psychologue spécialisé peut compléter utilement la prise en charge médicale.
Diagnostic de la maladie d’Hashimoto : comment confirmer la pathologie
Le diagnostic repose sur une combinaison d’examens biologiques et morphologiques. Le bilan sanguin mesure la TSH (hormone thyréostimuline), la T4 libre, ainsi que les anticorps anti-TPO. Ces derniers sont positifs dans environ 95 % des cas. Au stade précoce, la TSH peut rester normale malgré la présence d’anticorps élevés, signe d’une agression auto-immune déjà active.
| Examen | Résultat typique dans Hashimoto | Utilité |
|---|---|---|
| TSH | Élevée (hypothyroïdie installée) | Marqueur de la fonction thyroïdienne |
| T4 libre | Basse | Confirme l’hypothyroïdie |
| Anticorps anti-TPO | Très élevés (>95 % des cas) | Signe le diagnostic auto-immun |
| Échographie thyroïdienne | Glande hétérogène, hypoéchogène | Évalue la structure, dépiste les nodules |
Une échographie thyroïdienne complète le bilan pour évaluer la morphologie de la glande et dépister d’éventuels nodules suspects. En l’absence d’hypothyroïdie avérée, aucun traitement médicamenteux n’est nécessaire immédiatement, mais une surveillance régulière de la TSH s’impose. Consultez les Manuels MSD sur la thyroïdite d’Hashimoto pour une description clinique complète.
Traitement de la maladie d’Hashimoto : la lévothyroxine comme bouclier

La lévothyroxine (L-T4) constitue le traitement de référence de l’hypothyroïdie liée à la maladie d’Hashimoto. Ce médicament synthétique remplace exactement les hormones que la glande thyroïde ne parvient plus à produire en quantité suffisante. Le traitement ne guérit pas la réaction auto-immune, mais il neutralise complètement son impact dangereux sur l’organisme.
La prise est quotidienne, le matin à jeun, 20 à 30 minutes avant le petit-déjeuner. La posologie est personnalisée selon le déficit hormonal évalué par la TSH sanguine, et ajustée progressivement par paliers. Dans la plupart des cas, ce traitement hormonal substitutif s’étend sur toute la vie, car le tissu thyroïdien détruit ne se régénère pas.
Aucune alternative naturelle, aucun régime alimentaire ni complément alimentaire ne peut se substituer à la lévothyroxine prescrite par un endocrinologue. Toute modification du dosage doit impérativement être discutée avec le médecin traitant ou le spécialiste.
La maladie d’Hashimoto s’inscrit dans la catégorie des affections chroniques qui nécessitent un accompagnement durable, à l’image d’autres pathologies longue durée. Pour les patients seniors concernés, des informations pratiques sur les dispositifs de prise en charge à long terme sont disponibles, comme les mécanismes de protection sociale mis en place pour les maladies chroniques.
Suivi médical : la clé pour éviter les complications graves de la maladie d’Hashimoto

Le suivi médical régulier représente la principale protection contre toutes les complications de la maladie d’Hashimoto. L’endocrinologue ajuste la posologie de lévothyroxine selon l’évolution de la TSH, les variations de poids, l’âge ou d’éventuels changements physiologiques comme la grossesse. La surveillance annuelle de la TSH suffit chez un patient bien équilibré.
Pour les femmes enceintes ou en désir de grossesse, un dépistage systématique de l’hypothyroïdie est recommandé dès le début de la grossesse. Une hypothyroïdie non contrôlée pendant cette période expose à des risques obstétricaux significatifs. Les modalités de prise en charge de l’hypothyroïdie pendant la grossesse sont détaillées par Ameli.fr dans sa rubrique dédiée à l’hypothyroïdie.
Voici les réflexes essentiels à adopter au quotidien pour un patient atteint de la maladie d’Hashimoto :
- Prendre la lévothyroxine chaque jour, sans interruption, à heure fixe
- Effectuer un dosage annuel de la TSH chez le médecin traitant
- Consulter un endocrinologue en cas de symptômes persistants malgré un traitement
- Signaler tout signe inhabituel : confusion, frilosité extrême, ralentissement cardiaque
- Éviter les apports excessifs en iode (algues, compléments alimentaires)
Gérer efficacement le stress chronique contribue également à stabiliser l’équilibre immunitaire. Une activité physique régulière, un sommeil de qualité et une alimentation équilibrée soutiennent la prise en charge globale. Par exemple, comprendre son métabolisme de base peut aider les patients atteints d’hypothyroïdie à mieux gérer leur poids corporel.
En résumé : la maladie d’Hashimoto se gère, elle ne tue pas. Les rares cas de décès imputables à cette pathologie surviennent exclusivement lorsque la maladie a été ignorée ou mal soignée pendant de nombreuses années. Avec un diagnostic précoce, un traitement adapté et un suivi rigoureux, l’espérance de vie et la qualité de vie d’un patient atteint de cette thyroïdite auto-immune restent tout à fait normales.
Les progrès thérapeutiques actuels, notamment les approches d’immunothérapie ciblée et de médecine de précision, ouvrent des perspectives prometteuses pour mieux contrôler la réaction auto-immune elle-même à l’avenir. En attendant, la lévothyroxine reste l’outil le plus efficace et le plus sûr pour protéger les patients. Pour en savoir plus sur d’autres pathologies chroniques dont la prise en charge précoce est déterminante, consultez notre article sur le traitement du cancer du sein.
Questions fréquentes sur la maladie d’Hashimoto
- La maladie d’Hashimoto est-elle une maladie mortelle ?
- Non. Correctement diagnostiquée et traitée, la maladie d’Hashimoto n’est pas mortelle. L’espérance de vie des patients traités est identique à celle de la population générale. Les complications graves n’apparaissent qu’en l’absence prolongée de traitement.
- Qu’est-ce que le coma myxœdémateux et à qui s’adresse ce risque ?
- Le coma myxœdémateux est une urgence médicale rare, résultant d’une hypothyroïdie profonde et non traitée pendant de nombreuses années. Il concerne surtout les personnes âgées non diagnostiquées. Ce risque est quasi nul chez les patients sous traitement régulier.
- La maladie d’Hashimoto peut-elle guérir spontanément ?
- Non. C’est une maladie chronique qui ne guérit pas seule. Des rémissions temporaires sont possibles, notamment après une grossesse, mais la tendance générale reste la progression vers une hypothyroïdie définitive nécessitant un traitement à vie.
- Quels examens permettent de surveiller la maladie d’Hashimoto ?
- Le dosage annuel de la TSH est l’examen de référence. Il est complété par la T4 libre et les anticorps anti-TPO pour le diagnostic initial. Une échographie thyroïdienne est réalisée en cas de nodules palpables ou de goitre évolutif.
- Peut-on tomber enceinte avec la maladie d’Hashimoto ?
- Oui, tout à fait. Une grossesse est possible et se déroule normalement si l’hypothyroïdie est bien équilibrée par la lévothyroxine. Un suivi endocrinologique renforcé est recommandé dès le début de la grossesse pour ajuster le traitement rapidement.