Votre compte-rendu d’IRM mentionne une leucopathie vasculaire ? Ce terme médical, souvent incompris, peut provoquer une vive inquiétude. Pourtant, derrière cette expression se cachent des réalités très différentes, allant du simple marqueur du vieillissement cérébral à un signal d’alerte nécessitant une prise en charge sérieuse. Comprendre ce qu’est la leucopathie vasculaire, pourquoi elle apparaît et comment y répondre : c’est précisément l’objectif de cet article complet.
Qu’est-ce que la leucopathie vasculaire ?
La leucopathie vasculaire désigne des anomalies de la substance blanche du cerveau, détectées principalement lors d’un examen d’IRM cérébrale. Le terme vient du grec : leuco signifie blanc et pathos signifie maladie. Mais attention à l’interprétation : il ne s’agit pas d’une maladie en soi, mais d’un signe d’imagerie révélant une atteinte des petites artères qui irriguent le cerveau. On parle aussi de leucoaraïose, de leucoencéphalopathie vasculaire, ou encore, dans la terminologie la plus récente, d’hypersignaux de la substance blanche (HBS).
Ces lésions de la substance blanche sont extrêmement fréquentes. Selon une étude de référence, la Rotterdam Scan Study (de Leeuw et coll., 2001), plus de 95 % des personnes âgées de 60 ans et plus présentent des hypersignaux de la substance blanche à l’IRM. Chez les plus jeunes, entre 16 et 65 ans, la prévalence tombe à environ 5 %. Ce chiffre seul suffit à relativiser l’inquiétude initiale.
La substance blanche, ce réseau vital du cerveau
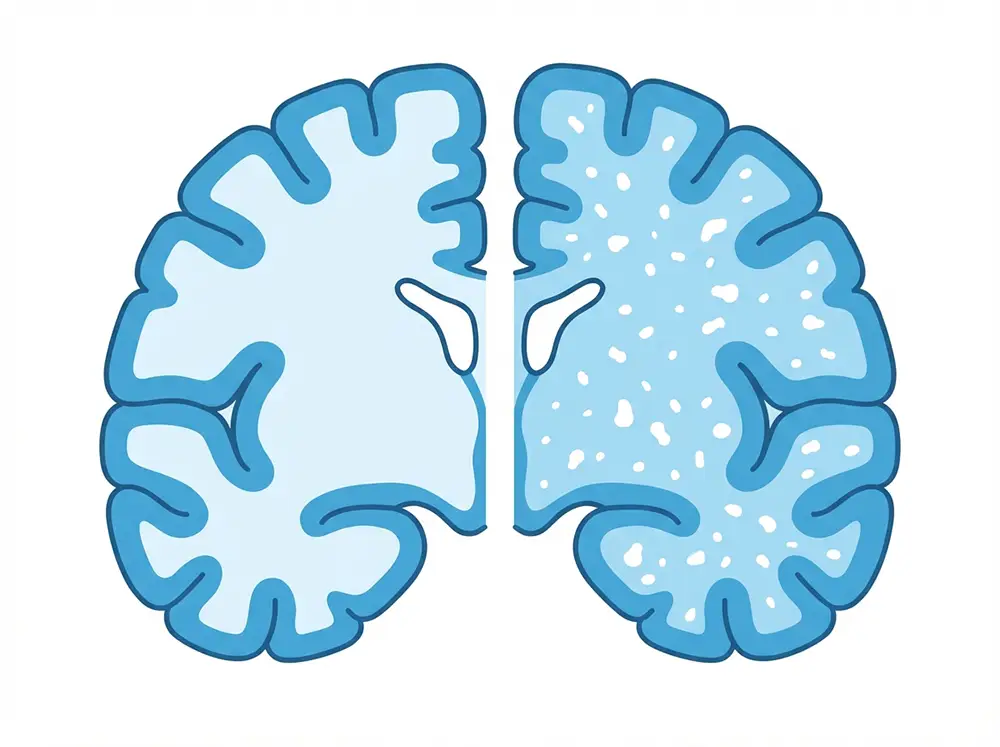
Pour saisir l’enjeu de la leucopathie vasculaire, il faut d’abord comprendre ce qu’est la substance blanche cérébrale. Imaginez un immense réseau autoroutier souterrain, invisible depuis la surface, mais indispensable à la circulation de toutes les informations. C’est exactement ce que représente la substance blanche dans le cerveau.
Elle est composée de fibres nerveuses appelées axones, chacune enveloppée dans une gaine grasse isolante : la myéline. Ce revêtement accélère la transmission des signaux nerveux entre les différentes zones de la substance grise, là où se trouvent les corps cellulaires des neurones. La substance grise traite l’information ; la substance blanche la transmet. Une anomalie de la substance blanche perturbe donc directement les échanges entre les différentes régions du cerveau. Quand les petits vaisseaux qui l’irriguent sont endommagés, les fibres nerveuses souffrent et des lésions apparaissent progressivement.

Leucopathie vasculaire, leucoaraïose, leucoencéphalopathie : quelles différences ?
Ces trois termes désignent globalement la même réalité, mais avec des nuances importantes. La leucoaraïose (araiosis signifiant raréfaction) insiste sur la diminution de densité de la substance blanche. La leucoencéphalopathie vasculaire est un terme plus large englobant toutes les formes d’atteinte de la matière blanche. Quant aux hypersignaux de la substance blanche, c’est la dénomination que les spécialistes tendent aujourd’hui à privilegier, car elle est plus précise et descriptive sur le plan radiologique. Une publication de référence parue dans Pratique Neurologique-FMC (Grosset et Jouvent, 2024) souligne d’ailleurs que le terme « leucopathie vasculaire » tend à être progressivement abandonné dans la littérature médicale.
Les causes et facteurs de risque

Pourquoi ces lésions de la substance blanche apparaissent-elles ? La réponse n’est pas unique. La leucopathie vasculaire résulte le plus souvent d’une microangiopathie cérébrale, c’est-à-dire d’une atteinte progressive des petites artères et artérioles qui irriguent les zones profondes du cerveau. Lorsque ces micro-vaisseaux dysfonctionnent, certaines régions de la substance blanche sont mal oxygénées, et les fibres nerveuses se dégradent peu à peu.
Les facteurs de risque cardiovasculaire en première ligne
La première cause identifiée reste l’hypertension artérielle (HTA) chronique mal contrôlée.
Une tension élevée sur le long terme fragilise les parois des petites artères cérébrales, qui s’épaississent et perdent leur souplesse. D’autres facteurs de risque cardiovasculaire jouent un rôle majeur dans l’apparition et la progression des lésions :
- Le diabète : un taux de sucre élevé dans le sang détériore progressivement les petits vaisseaux, y compris ceux du cerveau.
- L’hypercholestérolémie : l’excès de cholestérol favorise la formation de dépôts graisseux qui altèrent la micro-circulation cérébrale.
- Le tabagisme : la cigarette endommage directement les parois vasculaires et favorise l’inflammation chronique des vaisseaux sanguins.
- Le vieillissement : avec l’âge, les artérioles deviennent naturellement moins souples et plus vulnérables, ce qui explique la forte prévalence de la leucopathie vasculaire après 60 ans.
Ces facteurs ne sont pas isolés. Ils se cumulent souvent, accélérant la dégradation de la micro-circulation cérébrale et donc la progression des anomalies de la substance blanche.
Les formes génétiques et inflammatoires
Si la grande majorité des cas de leucopathie vasculaire est liée à l’âge et aux facteurs cardiovasculaires, d’autres origines existent. La maladie de CADASIL (Cerebral Autosomal Dominant Arteriopathy with Subcortical Infarcts and Leukoencephalopathy) est une forme génétique rare liée à une mutation du gène NOTCH3. Elle provoque des lésions précoces et étendues de la substance blanche, parfois dès l’âge adulte jeune. L’angiopathie amyloïde cérébrale (AAC) constitue une autre cause vasculaire, liée à des dépôts de protéine amyloïde sur les parois des vaisseaux cérébraux.
Par ailleurs, des maladies inflammatoires comme la sclérose en plaques peuvent produire des lésions de la matière blanche d’aspect similaire à l’IRM, mais d’origine très différente. On parle alors de leucopathie inflammatoire ou démyélinisante. D’autres causes non vasculaires existent : toxiques, métaboliques, tumorales ou encore infectieuses. C’est pourquoi l’interprétation du contexte clinique est toujours indispensable, au-delà du seul résultat d’imagerie.
Quels symptômes surveiller ?

La leucopathie vasculaire est parfois comparée à un iceberg : la partie visible, c’est-à-dire les symptômes, ne représente que la fraction émergée. Une grande partie des personnes présentant des lésions de la substance blanche ne ressentent strictement rien, surtout aux stades précoces. Les anomalies sont alors découvertes fortuitement, lors d’une IRM réalisée pour un tout autre motif.
Une maladie souvent silencieuse au départ
Aux stades légers, la leucopathie vasculaire débutante est le plus souvent asymptomatique. C’est l’un des défis majeurs de cette pathologie : elle progresse en silence, sans signal d’alarme évident. Pourtant, des études comme celle de Garnier-Crussard et collaborateurs (2020), publiée dans La Revue de Médecine Interne, montrent que même des lésions légères peuvent affecter subtilement la vitesse de traitement de l’information.
Les signes qui doivent alerter
Lorsque les lésions s’étendent ou atteignent des zones fonctionnellement importantes, des symptômes neurologiques variés peuvent apparaître. Ils concernent plusieurs domaines :
- Les troubles neurocognitifs : ralentissement cognitif, difficultés à planifier ou à s’organiser, baisse de l’attention, troubles des fonctions exécutives. La mémoire peut aussi être affectée, bien que ce soit moins systématique.
- Les troubles moteurs : ralentissement de la marche, démarche hésitante, instabilité et risque accru de chutes.
- Les troubles du comportement : apathie, anxiété, dépression, troubles du sommeil ou difficultés à contrôler certains mouvements involontaires.
- Les troubles urinaires : une incontinence urinaire peut s’installer progressivement dans les formes avancées.
Ces symptômes ne sont pas spécifiques à la leucopathie vasculaire, ce qui complique parfois le diagnostic. Ils peuvent être confondus avec un vieillissement normal ou d’autres pathologies neurologiques. Mais leur association, en présence d’anomalies à l’IRM, oriente clairement le clinicien.
Comment diagnostique-t-on la leucopathie vasculaire ?
Le diagnostic de la leucopathie vasculaire repose avant tout sur l’imagerie. Mais l’imagerie seule ne suffit pas : elle doit toujours être mise en contexte avec l’âge du patient, ses antécédents, ses symptômes et ses facteurs de risque.
L’IRM cérébrale, examen de référence
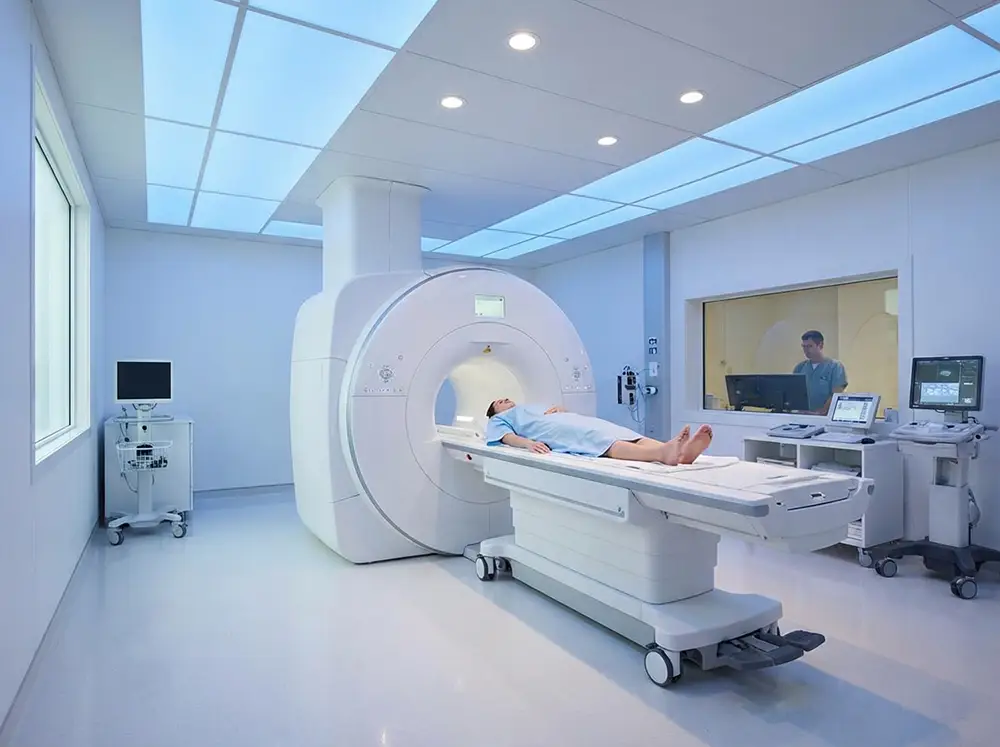
L’IRM cérébrale est l’examen incontournable pour détecter et évaluer les anomalies de la substance blanche. En particulier, la séquence FLAIR (Fluid Attenuated Inversion Recovery) est la plus sensible pour mettre en évidence les hypersignaux FLAIR, ces zones blanches anormales qui signent une atteinte des fibres nerveuses. Le neuroradiologue analyse la taille, le nombre, la localisation et la distribution de ces lésions.
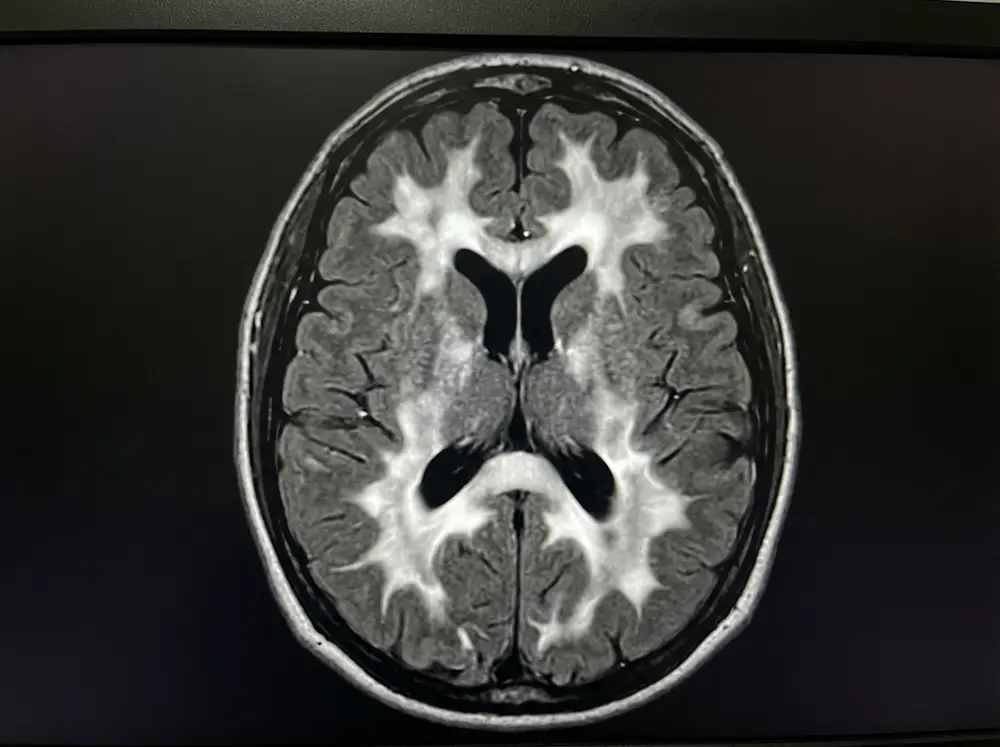
En complément de l’IRM, d’autres examens peuvent être prescrits selon le contexte clinique :
- Des analyses sanguines pour évaluer les facteurs de risque cardiovasculaire (glycémie, bilan lipidique, tension artérielle).
- Des tests cognitifs réalisés par un neuropsychologue pour objectiver un éventuel déclin cognitif.
- Une étude du liquide céphalo-rachidien en cas de suspicion de cause inflammatoire ou infectieuse.
- Des examens génétiques si une forme héréditaire comme le CADASIL est envisagée.
L’échelle de Fazekas : interpréter son score
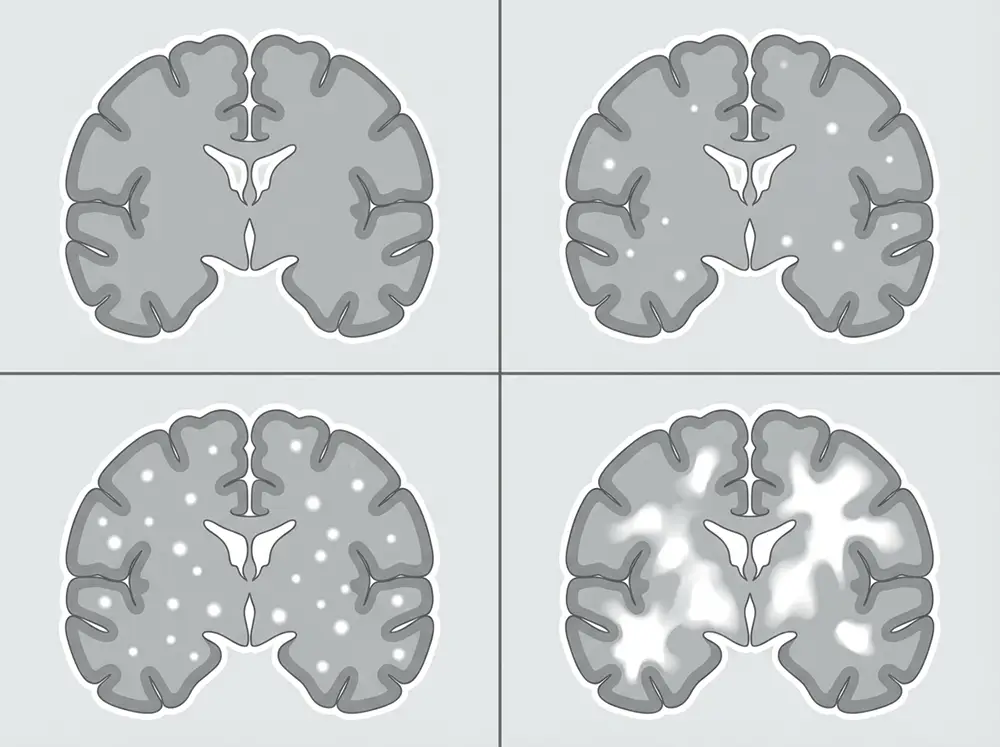
Pour quantifier et classer les lésions de la substance blanche observées à l’IRM, les neuroradiologues utilisent l’échelle de Fazekas, mise au point en 1987 par le neurologue László Fazekas. C’est l’outil de référence international pour évaluer la sévérité de la leucopathie vasculaire. Elle distingue deux types de lésions — les hypersignaux périventriculaires (autour des ventricules cérébraux) et les lésions de la substance blanche profonde ou sous-corticale — et les classe en quatre grades :
| Score Fazekas | Lésions périventriculaires | Lésions de la substance blanche profonde | Signification clinique |
|---|---|---|---|
| 0 | Aucune lésion | Aucune lésion | Absence d’anomalie |
| 1 | Points ou fines lignes isolés | Foyers ponctuels isolés | Atteinte légère, souvent asymptomatique |
| 2 | Halo régulier autour des ventricules | Début de confluence des lésions | Atteinte modérée, premiers symptômes possibles |
| 3 | Hypersignal irrégulier s’étendant en profondeur | Zones confluentes étendues | Atteinte sévère, symptômes souvent présents |
Ce score est un repère standardisé et validé scientifiquement, qui permet au clinicien de suivre l’évolution des lésions dans le temps et d’adapter la prise en charge. Il faut cependant rappeler qu’un même score peut recouvrir des situations cliniques très différentes selon le patient.
Quelle évolution et quelle espérance de vie ?
C’est souvent la question qui préoccupe le plus les patients et leurs proches. La leucopathie vasculaire peut-elle évoluer ? Réduire la durée de vie ? La réponse dépend directement du stade des lésions et de la qualité de la prise en charge des facteurs de risque associés.
Fazekas 1 et 2 : des pronostics nuancés
À un stade léger (Fazekas 1), l’espérance de vie n’est pas réduite par les lésions elles-mêmes. La leucopathie vasculaire légère est généralement considérée comme un marqueur bénin du vieillissement cérébral. Le risque annuel de perte d’autonomie ou de décès reste limité. C’est surtout un signal d’alerte qui invite à optimiser l’hygiène de vie cardiovasculaire.
Au stade modéré (Fazekas 2), des symptômes discrets peuvent apparaître. L’étude européenne LADIS (Leukoaraiosis And DISability), qui a suivi pendant trois ans des personnes âgées entre 65 et 84 ans présentant des anomalies de la substance blanche, montre une augmentation progressive du risque : le risque annuel de perte d’autonomie ou de décès passe à environ 15,1 % pour les formes modérées, contre 10,5 % pour les formes légères (Inzitari et coll., 2009, BMJ). Ces chiffres soulignent l’importance d’un suivi neurologique régulier dès ce stade.
Fazekas 3 : les enjeux de la forme sévère
La leucopathie vasculaire sévère (Fazekas 3) représente une situation clinique bien différente. Les lésions sont confluentes, étendues, et les conséquences neurologiques sont généralement marquées. L’étude LADIS révèle un risque annuel de perte d’autonomie ou de décès atteignant 29,5 % dans les formes sévères, soit presque trois fois plus que dans les formes légères. Près de 60 % des patients présentant un Fazekas 3 deviennent dépendants ou décèdent en moins de trois ans.
La Cardiovascular Health Study (CHS) confirme ces données : un adulte de 75 ans présentant une leucopathie vasculaire sévère vivrait en moyenne 5 à 6 ans de moins qu’une personne du même âge ayant peu de lésions de la substance blanche (Kuller et coll., 2007, Neurobiology of Aging). Ce résultat est indépendant des autres facteurs de risque connus comme l’hypertension ou le diabète. Par ailleurs, le risque de développer une démence vasculaire ou une maladie d’Alzheimer est nettement plus élevé. C’est précisément pourquoi une prise en charge active est indispensable dès la détection des premières lésions.
Traitement et prise en charge de la leucopathie vasculaire
Il n’existe, à ce jour, aucun traitement curatif permettant de faire disparaître les lésions de la substance blanche. Les anomalies constituées sont irréversibles. Mais cette réalité ne doit pas décourager : il est tout à fait possible d’agir sur les causes pour freiner la progression de la leucopathie vasculaire et préserver la qualité de vie.
Agir sur les facteurs de risque
La stratégie thérapeutique principale consiste à contrôler rigoureusement les facteurs de risque cardiovasculaire. C’est le levier le plus efficace pour ralentir l’évolution des lésions. Concrètement, cela implique :
- Le contrôle de la pression artérielle : un traitement antihypertenseur adapté, combiné à des mesures hygiéno-diététiques, est la priorité absolue. Les études montrent qu’une HTA bien contrôlée réduit significativement la progression des hypersignaux de la substance blanche.
- La gestion du cholestérol : des statines peuvent être prescrites en cas d’hypercholestérolémie avérée, en complément d’une alimentation adaptée.
- L’équilibre glycémique : chez les personnes diabétiques, la stabilisation du taux de sucre dans le sang est essentielle pour protéger la micro-circulation cérébrale.
- L’arrêt du tabac : une priorité absolue, quel que soit le stade de la leucopathie vasculaire.
Les approches non médicamenteuses
Les mesures non médicamenteuses jouent un rôle tout aussi déterminant. Elles complètent la prise en charge médicamenteuse et contribuent à protéger durablement la santé cérébrale. Le régime méditerranéen, riche en fruits, légumes, poissons gras, huile d’olive et pauvre en sel et graisses saturées, est associé à un risque moindre de progression des anomalies vasculaires cérébrales. La pratique d’une activité physique régulière, même modérée — comme 30 minutes de marche quotidienne —, améliore la circulation sanguine globale et réduit l’inflammation vasculaire.
La recherche avance également sur les mécanismes génétiques de la maladie des petits vaisseaux cérébraux. Une étude menée par l’équipe de Stéphanie Debette à l’Inserm de Bordeaux, publiée dans Nature Medicine en 2023, a identifié 24 régions du génome associées aux marqueurs de cette maladie, ouvrant la voie à de nouvelles pistes thérapeutiques.
Accompagnement et suivi au quotidien
Lorsque des symptômes sont déjà présents, une approche pluridisciplinaire est nécessaire. Le neurologue coordonne la prise en charge médicale. Mais d’autres professionnels interviennent pour préserver l’autonomie et ralentir le déclin cognitif :
- La kinésithérapie aide à améliorer l’équilibre, la coordination et la démarche, réduisant ainsi le risque de chutes.
- L’ergothérapie permet d’adapter l’environnement quotidien et les gestes du patient, pour maintenir son autonomie aussi longtemps que possible.
- La stimulation cognitive, assurée par un neuropsychologue ou un orthophoniste, contribue à entretenir les fonctions intellectuelles restantes.
Peut-on prévenir la leucopathie vasculaire ?

La prévention est possible. Et elle est d’autant plus efficace qu’elle est mise en œuvre tôt. Agir avant l’apparition des lésions — ou dès les premiers stades — reste la stratégie la plus payante. Les données scientifiques convergent sur un point essentiel : les habitudes de vie ont un impact direct et mesurable sur le risque de développer ou d’aggraver une leucopathie vasculaire.
Une hygiène cardiovasculaire irréprochable constitue le meilleur bouclier. Cela signifie surveiller régulièrement sa tension artérielle, maintenir un poids corporel sain, ne pas fumer, limiter sa consommation d’alcool et pratiquer une activité physique adaptée à son âge. Les personnes présentant des facteurs de risque cardiovasculaire doivent bénéficier d’un suivi médical régulier incluant un bilan vasculaire complet. Et si une leucopathie vasculaire légère est détectée à l’IRM, loin de paniquer, il faut saisir cette opportunité comme un signal d’alarme précoce — une invitation à réajuster ses habitudes pour éviter l’aggravation.
La communauté scientifique s’accorde également sur le rôle protecteur du maintien d’une vie sociale et intellectuelle active. Stimuler son cerveau, maintenir des liens sociaux, apprendre de nouvelles choses : ces comportements, loin d’être anecdotiques, participent à la résilience cérébrale face aux atteintes vasculaires. Selon l’analyse de Passeport Santé, une bonne hygiène de vie reste le principal levier d’action contre la leucopathie vasculaire, confirmée par les experts neurologues.

FAQ — Questions fréquentes sur la leucopathie vasculaire
La leucopathie vasculaire est-elle une maladie grave ?
Pas nécessairement. Aux stades légers, elle correspond souvent à un vieillissement cérébral bénin. Sa gravité dépend de l’étendue des lésions, du score de Fazekas, des symptômes présents et des pathologies associées. Un diagnostic précoce permet une prise en charge efficace.
Quelle est la différence entre leucopathie vasculaire et démence vasculaire ?
La leucopathie vasculaire désigne des lésions de la substance blanche visibles à l’IRM. La démence vasculaire est une complication possible et plus sévère, caractérisée par un déclin cognitif significatif. La première peut évoluer vers la seconde, mais ce n’est pas systématique.
Quel médecin consulter en cas de leucopathie vasculaire ?
Le neurologue est le spécialiste de référence. Un neuroradiologue interprète l’IRM. Un neuropsychologue évalue les fonctions cognitives. En cas de facteurs cardiovasculaires associés, le cardiologue et le médecin traitant jouent également un rôle central.
La leucopathie vasculaire peut-elle être stabilisée ?
Oui, dans de nombreux cas. Bien qu’on ne puisse pas faire disparaître les lésions existantes, un contrôle rigoureux des facteurs de risque cardiovasculaire peut stopper ou ralentir considérablement la progression. Un mode de vie sain joue un rôle déterminant.
La leucopathie vasculaire touche-t-elle uniquement les personnes âgées ?
Non. Si elle est très fréquente après 60 ans, des formes peuvent apparaître plus tôt, notamment en cas d’hypertension chronique mal contrôlée ou de maladies génétiques rares comme le CADASIL. Chez les adultes jeunes, elle reste toutefois exceptionnelle.
Existe-t-il un traitement pour faire disparaître les lésions ?
Non, il n’existe pas de traitement curatif à ce jour. Les lésions constituées sont irréversibles. Le traitement vise uniquement à prévenir leur aggravation en agissant sur les causes sous-jacentes, notamment les facteurs de risque vasculaires.